作者:DRG变量
缘起于美国,临床路径在上世纪90年代末进入中国以来,卫生行政部门出台了一系列举措,希望推进中国医院与医务人员使用临床路径。
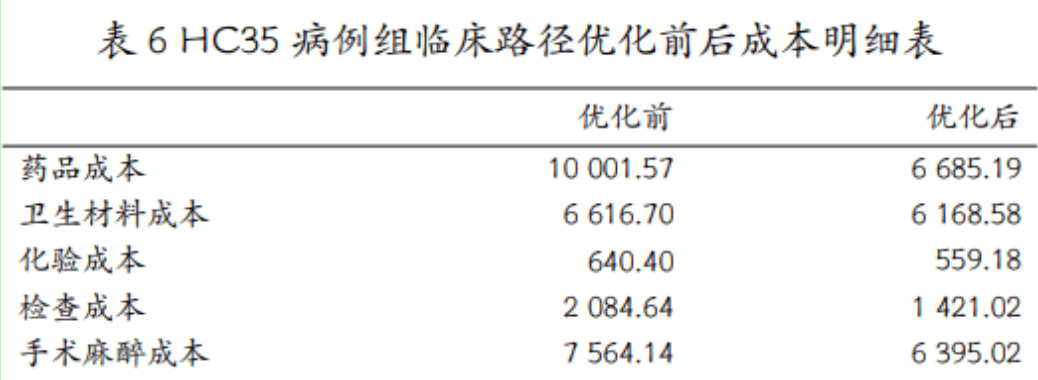
通过对疾病诊疗过程的规范,临床路径不仅可以使患者获得同质化的医疗服务,保证医疗质量,而且在控制住院天数、药占比、药品与耗材费用等方面,均有较好的效果。(见报道《DRG既要节约费用又要医疗质量,有没有这样的好事?》)
然而,国内临床路径的使用程度却并不高。这背后一方面是部分医院信息化建设不足,临床路径的实施增加了临床医务人员的工作量;另一方面则是临床路径容易被临床医师误解为对其医疗自主权的限制。
更关键的是,在过去按项目付费的大背景下,「削减不必要的服务、规范诊疗」的临床路径,会影响医保支付结算水平,直接影响医院与医务人员的收入,医务人员使用临床路径的积极性可想而知。
如今,大环境正在改变。
2021年11月,国家医保局印发《DRG/DIP支付方式改革三年行动计划》,要求到2025年底,DRG/DIP支付方式覆盖所有符合条件的开展住院服务的医疗机构,基本实现病种和医保基金的全覆盖。
以DRG/DIP为代表的预付制正在替代按项目付费,快速铺向全国,这也为临床路径创造最合适的推广环境。
「DRG实施以后,必须进行临床路径管理,不做临床路径,费用根本就管控不了。」北京老年医院副院长倪如旸告诉健康界,而这将倒逼医院重视、完善临床路径管理。
美国、日本和中国台湾地区等经验均表明,作为保证医疗质量、规范医疗行为的管理工具,临床路径只有在DRG/DIP支付方式改革的前提下,才会引起医院广泛认可,发挥最大作用,从「被动」变「主动」。
DRG与临床路径有着天然的
「相似性」与「趋同性」
DRG的分组原理为将临床过程相似、资源消耗相近的病例归为一组,通过病组打包预付,最终希望实现「同一病组、同一质量、同一价格」。
而临床路径,其本身便是针对某一疾病、依据循证医学建立的一套标准化的诊疗流程,其最终目的也是为了诊疗行为的标准化与同质化。
从这个层面来说,DRG与临床路径有着天然的相似性和趋同性。
除此之外,DRG与临床路径还有一个共同的目标——节约医疗资源,降低医疗成本。
众所周知,与按项目付费不同,DRG/DIP是基于按病种预付费支付方式,等于给每个病种定了支付结算的最高价,医院在收治参加医疗保险的患者时,所需费用超出标准部分由医院承担,由此倒逼医院主动控费,进行成本管控。
